Un microbicida con tenofovir protege frente al VIH y el virus del herpes simple tipo 2
Los resultados del estudio CAPRISA 004 se reciben en Viena con entusiasmo
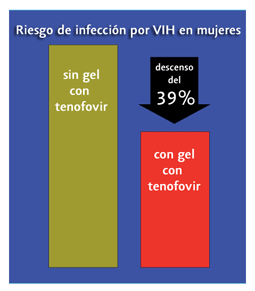
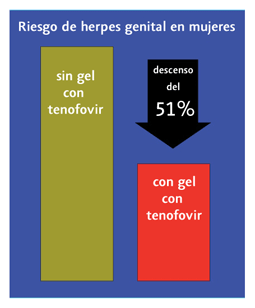
Un gel con tenofovir aplicado en la vagina reduce el riesgo de contraer el VIH en un 39% y el de adquirir el virus del herpes simple tipo 2 (VHS-2) en un 51%. Cientos de personas que abarrotaban la sala donde se presentaron estos resultados reaccionaron poniéndose en pie y dedicando un sonoro aplauso a los responsables de esta investigación, que han mostrado por primera vez que un fármaco antirretroviral [tenofovir] aplicado en el tracto genital femenino puede proteger de la infección por VIH.
Tenofovir es un inhibidor de la transcriptasa inversa análogo de nucleótido (ITINt) que se usa, en forma de comprimido y por vía oral, para el tratamiento del VIH, en combinación con otros antirretrovirales. Entra en la célula y, mediante su acción, impide que el VIH pueda reproducirse. Se comercializa con el nombre de Viread®, y también se presenta coformulado en Truvada® y Atripla®.
Según expuso Quarraisha Abdool Karim, directora asociada del Centro para el Programa de Investigación del Sida en Sudáfrica (CAPRISA, en sus siglas en inglés) y profesora de la Universidad de Columbia (EE UU), se escogió este antirretroviral en gel porque tenofovir es un agente terapéutico eficaz, con un buen perfil de seguridad, porque está demostrado que por vía oral previene la transmisión del VIH de madre a hijo, porque en gel se absorbe rápidamente y mantiene una vida media larga, siendo su absorción sistémica mínima -lo que garantiza menos efectos secundarios-, y porque en estudios con monos se vio que ofreció protección frente al virus de la inmunodeficiencia símica (VIS).
 El estudio CAPRISA 004 es un ensayo de fase IIb, de reparto aleatorio, a doble ciego y controlado con placebo, que inscribió a 889 mujeres de KwaZulu-Natal [Sudáfrica] con alto riesgo de adquirir el VIH. Un total de 611 eran de Vulindlela (una zona rural) y 278 de eThekwini (una zona urbana).
El estudio CAPRISA 004 es un ensayo de fase IIb, de reparto aleatorio, a doble ciego y controlado con placebo, que inscribió a 889 mujeres de KwaZulu-Natal [Sudáfrica] con alto riesgo de adquirir el VIH. Un total de 611 eran de Vulindlela (una zona rural) y 278 de eThekwini (una zona urbana).
Inspirándose en el tratamiento con nevirapina, que se administra para prevenir la transmisión del VIH de madre a hijo antes y después del parto, los investigadores diseñaron la siguiente pauta de aplicación del producto: administrarlo 12 horas antes del acto sexual, y aplicarlo de nuevo en las 12 horas siguientes, con un máximo de dos aplicaciones cada 24 horas.
El microbicida contiene un 1% de tenofovir y la dosis que se dispensa en cada aplicación es de 40mg de tenofovir disoproxil fumarato [TDF] (mientras que en el tratamiento por vía oral se toma una dosis de 245mg de TDF).
A todas las participantes se les proporcionó, en cada visita mensual, counselling para reducir el riesgo de adquirir el VIH, preservativos, tratamiento para enfermedades de transmisión sexual, y también se les ofreció monitorizar los posibles efectos secundarios y hacerse la prueba del VIH. Usaron el gel un mínimo de un año y un máximo de dos años y medio, sin que su aplicación continua conllevara efectos secundarios relevantes.
Al iniciar el estudio, las características en cuanto al comportamiento sexual fueron similares entre los dos grupos:
- Media de edad de inicio sexual (17,4 años en ambos grupos)
- Media de parejas sexuales (3,0 en el brazo de tenofovir y 3,6 en el brazo con placebo)
- Sexo vaginal en el último mes (92,8% y 92,3%, respectivamente)
- Sexo anal en el último mes (0,4% y 0,5%, de forma respectiva)
- Frecuencia de coito en el último mes (8,6 y 8,2, respectivamente)
- Empleo de preservativo (28,8% y 29,5%, de forma respectiva)
Noventa y ocho mujeres adquirieron el VIH durante el ensayo: un total de 38 en el grupo de tenofovir [incidencia de 5,6 por cada 100 mujer-años] y 60 en el grupo con placebo (incidencia de 9,1 por cada 100 mujer-años). El cociente entre tasas de incidencia fue de 0,61 (intervalo de confianza del 95% [IC95]: 0,40 a 0,94). Así, la tasa de incidencia de infecciones por VIH en el grupo con gel de tenofovir fue un 39% inferior al final del estudio. Esta diferencia fue estadísticamente significativa (p= 0,017).
El mejor resultado, sin embargo, se alcanzó al cabo de un año, cuando la incidencia en el grupo de gel con tenofovir fue un 50% inferior.
Cuanto más se utilizó el gel, mayor fue la protección. Las mujeres que se aplicaron el gel en más del 80% de sus actos sexuales obtuvieron una reducción en el riesgo de contraer el VIH del 54%, mientras que aquéllas que lo usaron en menos de la mitad de ocasiones lograron que la disminución del riesgo fuera del 28%.
 Una de las preocupaciones respecto al uso de un antirretroviral como agente preventivo es la posibilidad de que, en caso de adquirir el VIH, éste desarrolle rápidamente resistencia a dicho fármaco. Según los datos presentados, con este método, la cantidad de virus que llega al torrente sanguíneo es insignificante y, en ningún caso, se ha observado resistencia entre las mujeres que finalmente se infectaron.
Una de las preocupaciones respecto al uso de un antirretroviral como agente preventivo es la posibilidad de que, en caso de adquirir el VIH, éste desarrolle rápidamente resistencia a dicho fármaco. Según los datos presentados, con este método, la cantidad de virus que llega al torrente sanguíneo es insignificante y, en ningún caso, se ha observado resistencia entre las mujeres que finalmente se infectaron.
Por otro lado, entre las 434 mujeres que al inicio del ensayo dieron negativo al VHS-2, adquirieron el virus un total de 29 en el grupo con tenofovir y 58 en el de placebo, lo que significa una reducción del riesgo del 51%.
Este efecto dual del gel con tenofovir es muy interesante, dado que las mujeres con herpes genital tienen más posibilidades de contraer el VIH. Dicha protección crea un segundo mecanismo por el que el gel puede tener mayor impacto en la prevención del VIH, según la doctora Abdool Karim, directora de CAPRISA.
A todas las mujeres que obtuvieron un resultado positivo en la prueba del VIH inicial y a aquéllas que resultaron infectadas durante el ensayo, se les ofreció atención sanitaria y tratamiento dentro del programa especial para el CAPRISA.
Este estudio fue financiado de manera conjunta por el Gobierno de Sudáfrica, con 1,1 millones de dólares, y la Agencia de Cooperación Internacional de EE UU [USAID, en sus siglas en ingles], con 16,5 millones de dólares.
Estos hallazgos deben ahora confirmarse en estudios de mayor tamaño. Se esperan los resultados de ensayos que están en marcha, como el VOICE -de la Red de Ensayos de Microbicidas-, que está evaluando un gel con tenofovir y la toma de comprimidos diarios de tenofovir y de tenofovir con emtricitabina (Truvada®) en mujeres de varios países africanos. Con Truvada® hay también estudios en marcha con usuarios de drogas inyectables, mujeres jóvenes con alto riesgo y hombres que tienen sexo con hombres.
Fuente: Elaboración propia.
Referencia: Abdool Karim Q, Abdool Karim SS, Frohlich JA, et al. Effectiveness and Safety of Tenofovir Gel, an Antiretroviral Microbicide, for the Prevention of HIV Infection in Women. XVIII International AIDS Conference, 18-23 July 2010, Vienna, abstract TUSS05.
Vídeo de la sesión (Cortesía Fundación Kaiser Family)
Nevirapina podría potenciar la respuesta a la terapia contra la hepatitis C en personas coinfectadas por el VIH
El 56% de los pacientes que tomaban nevirapina y el 37% de los que recibían lopinavir/ritonavir alcanzaron una respuesta virológica sostenida
Un estudio llevado a cabo en 20 hospitales españoles ha evaluado la eficacia del tratamiento estándar frente al virus de la hepatitis C (VHC) -basado en interferón pegilado y ribavirina- en personas coinfectadas por el VIH en función de la terapia antirretroviral concomitante.
Un total de 165 personas participaron en el estudio, 71 de las cuales (43%) tomaban nevirapina (Viramune®), tenofovir (Viread®) y lamivudina (3TC, Epivir®) ó emtricitabina (FTC, Emtriva®; o también en Truvada®). Los 94 participantes restantes (57%) seguían el mismo régimen, excepto por el hecho de que tomaban lopinavir/ritonavir (Kaletra®) en lugar de nevirapina.
Al compararse con el grupo de nevirapina, un número significativamente superior de personas que tomaban lopinavir/ritonavir presentaban una carga viral del VHC mayor ó igual a 600.000 UI/mL (44% y 73%, respectivamente; p= 0,001).
El 56% de los pacientes que tomaban nevirapina y el 37% de los que recibían lopinavir/ritonavir alcanzaron una respuesta virológica sostenida [RVS] (p= 0,015).
En el grupo con nevirapina, el 43% de los integrantes con genotipos 1 ó 4 del VHC y el 78% de aquéllos con genotipos 2 ó 3 consiguieron una RVS. En el grupo de lopinavir/ritonavir, el 25% de las personas con genotipos 1 ó 4 del VHC y el 59% de aquéllas con genotipos 2 ó 3 lograron también una RVS. La diferencia entre ambos grupos alcanzó valores significativos en los casos con genotipos 2 ó 3 [p= 0,04].
Entre las personas con cargas virales iniciales del VHC mayores o iguales a 600.000 UI/mL, el 58% de las que tomaban nevirapina y el 31% de aquéllas que recibían lopinavir/ritonavir consiguieron una RVS (p= 0,01).
Tras un análisis multivariable, el hecho de estar infectado por el virus de la hepatitis C de genotipos 2 ó 3, mantener una buena adhesión a la terapia anti-VHC (realizar más del 80% de las tomas) y pertenecer al grupo con nevirapina fueron factores independientemente asociados con un mayor porcentaje de RVS.
Los investigadores concluyeron que, en el caso de las personas coinfectadas por VIH y VHC, la eficacia del tratamiento estándar contra el virus de la hepatitis C es superior cuando la terapia anti-VIH está basada en nevirapina, tenofovir y 3TC ó FTC que cuando está basada en lopinavir/ritonavir, tenofovir y 3TC ó FTC.
Fuente: Elaboración propia.
Referencia: Mira JA, Lopez-Cortes LF, Vispo E, Tural C, Mallolas P, et al. Concomitant nevirapine therapy is associated with higher effi cacy of pegylated interferon plus ribavirin among HIV/hepatitis C virus-coinfected patients. XVIII International AIDS Conference, 18-23 July 2010, Vienna, abstract TUAB0101.
En personas con hepatitis virales sometidas a trasplante hepático, la coinfección por VIH no condiciona la supervivencia
Dicha coinfección sí que empeora el pronóstico durante el período en lista de espera
Un equipo de investigadores del Hospital Ramón y Cajal de Madrid (España) llevó a cabo un estudio retrospectivo para evaluar el impacto del VIH sobre el pronóstico de personas con cirrosis hepática -coinfectadas por hepatitis virales- en lista de espera para un trasplante hepático.
Un total de 315 personas con cirrosis hepática que entraron en la lista de espera para un trasplante hepático entre enero de 2001 y diciembre de 2009 fueron incluidas en el estudio.
El 81% de los pacientes incluidos estaban infectados por el virus de la hepatitis C (VHC), el 13% por el virus de la hepatitis B (VHB) y el 6% estaban coinfectados por VHB y VHC. El 14% de los participantes tenían VIH [el 82% de ellos estaban coinfectados por VHC y el 18% por VHC y VHB].
Al comparar personas con o sin VIH, a pesar de una puntuación en la escala MELD en el momento de la inclusión y un intervalo de tiempo entre la inclusión y el trasplante similares entre ambos grupos, se observó que la supervivencia a 90 días [66% y 86% con o sin VIH, respectivamente], 180 días (51% y 73% con o sin VIH, de manera respectiva) y 365 días (40% y 63% con o sin VIH, respectivamente) fue en todos los casos inferior, desde el punto de vista significativo, en el grupo con el virus de la inmunodeficiencia humana [p= 0,0001].
Tras el trasplante, la supervivencia a un año (100% y 86% con o sin VIH, respectivamente), a 3 años (82% y 72% con o sin VIH, de forma respectiva) y a 5 años (54% y 65% con o sin VIH, respectivamente) fue similar entre ambos grupos. La tasa de muerte asociada a recurrencia fue mayor entre las personas con VIH (100% y 24% con o sin VIH, de forma respectiva).
Los resultados del presente estudio sugieren que, en personas que padecen una cirrosis hepática debida a una hepatitis viral, los pacientes coinfectados por VIH presentan una supervivencia inferior durante el período en lista de espera, en comparación con los pacientes que sólo están infectados por hepatitis virales. Sin embargo, una vez realizado el trasplante, dicha supervivencia se iguala entre ambos grupos.
Fuente: Elaboración propia.
Referencia: Moreno-Zamora A, Bárcena R, Del Campo S, Muriel A, Fortún J.In the HAART era, in viral cirrhosis liver transplant candidates, HIV-coinfection is an independent predictor of mortality while on the waiting list, but not after liver transplant. XVIII International AIDS Conference, 18-23 July 2010, Vienna, abstract TUAB0103.
La coinfección por hepatitis C aumenta el riesgo de padecer fracturas asociadas a la osteoporosis en personas con VIH
Tener una edad avanzada también constituye un factor de riesgo
Un equipo de investigadores norteamericanos ha presentado un estudio para evaluar la influencia de la coinfección por el virus de la hepatitis C (VHC) sobre las fracturas óseas vinculadas a la osteoporosis acaecidas en personas con VIH del Registro de Casos Clínicos del Departamento de Asuntos de los Veteranos de EE UU, en un período [1996-2004] en el que ya estaba disponible la terapia antirretroviral de gran actividad (TARGA).
Para el estudio, se dispuso de un total de 19.398 pacientes con VIH (el 97,5% de los cuales eran hombres), que proporcionaron datos equivalentes a 76.462 persona-años de seguimiento [mediana de seguimiento por persona de 3,61 años].
Durante el período estudiado, 200 personas experimentaron algún tipo de fractura ósea de tipo osteoporótico (20 vertebrales, 114 de muñeca y 74 de cadera).
Las tasas de fractura por cada 1.000 paciente-años fueron de 2,36 (intervalo de confianza del 95% [IC95%]: 1,97 – 2,82) y de 3,13 (IC95%: 2,51 – 3,89) en personas monoinfectadas por VIH y en coinfectadas por VHC y VIH, respectivamente.
En la siguiente tabla se pueden observar los factores de riesgo de padecer fracturas osteoporóticas calculados mediante un análisis uni o multivariable:
| Factores de riesgo | Cociente de riesgo (Intervalo de Confianza del 95%; valor de p) | |
| Análisis univariable | Análisis multivariable | |
| Coinfección por VHC | 1,33 (1,00 -1,76; p = 0,05) | 1,45 (1,07 – 1,95; p = 0,02) |
| Enfermedad renal crónica (tasa de filtración glomerular estimada < 60) |
1,42 (0,84 – 2,41; p = 0,19) | 0,94 (0,55 – 1,62; p = 0,83) |
| Etnia negra | 0,62 (0,46 – 0,84; p = 0,002) | 0,59 (0,43 – 0,80; p < 0,001) |
| Edad (por cada 10 años más) | 1,36 (1,19 – 1,56; p < 0,0001) | 1,34 (1,16 – 1,56; p < 0,001) |
| Año de uso de TARGA | 1,02 (0,90 – 1,15; p = 0,78) | 0,93 (0,82 – 1,06; p = 0,28) |
Así, en el presente estudio, en personas con VIH en la era TARGA la coinfección por VHC y una edad avanzada constituyen factores de riesgo de padecer fracturas osteoporóticas, mientras que la acumulación de años bajo la terapia antirretroviral eficaz o la presencia de una enfermedad renal crónica no incrementaron el riesgo. Ser de etnia negra tuvo un efecto protector.
Fuente: Elaboración propia.
Referencia: Bedimo R, Westfall A, Drechsler H, Maalouf N. HCV co-infection is associated with a high risk of osteoporotic fractures among HIV-infected patients.XVIII International AIDS Conference, 18-23 July 2010, Vienna, abstract TUAB0104.
Los niveles séricos de ácido hialurónico constituyen un buen indicador del grado de fibrosis hepática en personas con hepatitis C y VIH
No obstante, dicho biomarcador no es útil para predecir la progresión de dicha fibrosis
 La fibrosis hepática puede medirse, en la actualidad, mediante dos técnicas: biopsia hepática [prueba de tipo invasivo] y elastometría transitoria (FibroScan®, de tipo no invasivo). En los últimos tiempos, se está estudiando el valor predictivo de diversos biomarcadores sanguíneos. En esta línea, un equipo de investigadores españoles ha presentado los resultados de un ensayo para evaluar el uso de los niveles séricos de ácido hialurónico en la medición de la fibrosis hepática.
La fibrosis hepática puede medirse, en la actualidad, mediante dos técnicas: biopsia hepática [prueba de tipo invasivo] y elastometría transitoria (FibroScan®, de tipo no invasivo). En los últimos tiempos, se está estudiando el valor predictivo de diversos biomarcadores sanguíneos. En esta línea, un equipo de investigadores españoles ha presentado los resultados de un ensayo para evaluar el uso de los niveles séricos de ácido hialurónico en la medición de la fibrosis hepática.
Un total de 152 personas coinfectadas por VIH y el virus de la hepatitis C (VHC) participaron en el estudio. Se realizaron mediciones del ácido hialurónico sérico y de la fibrosis hepática mediante elastometría transitoria [considerando fibrosis significativa cuando se daban valores >7,5 KPa y cirrosis cuando eran >14 KPa].
El análisis evaluó dos tipos de predicción: ausencia de fibrosis y subsiguiente desarrollo de cirrosis.
Los niveles plasmáticos de ácido hialurónico presentaron un buen coeficiente de correlación con la rigidez hepática al inicio del estudio (r= 0,77; p <0,0001). Los valores elastométricos de ≥7,5 KPa y ≥14 KPa correspondieron a niveles de ácido hialurónico de 0,80 ± 0,04 y de 0,92 ± 0,03, respectivamente [en ambos casos, p <0,0001].
La concentración de ácido hialurónico que mejor predijo la ausencia de fibrosis hepática fue de 50 ng/mL [sensibilidad del 84% y especificidad del 61%] y la que mejor predijo cirrosis fue de 200 ng/mL (sensibilidad del 52% y especificidad del 96%).
No se observó una asociación entre la tasa de progresión de la fibrosis hepática y los niveles iniciales de ácido hialurónico.
De este modo, los investigadores concluyeron que los niveles séricos de ácido hialurónico constituyen un buen indicador del grado de fibrosis hepática, pero un mal indicador de su progresión.
Fuente: Elaboración propia.
Referencia: Rallón N, Medrano J, Resino S, Restrepo C, Soriano V, et al.Serum hyaluronic acid correlates with liver fi brosis staging measured using elastometry in HIV/HCV coinfected patients but do not predict liver fi brosis progression.XVIII International AIDS Conference, 18-23 July 2010, Vienna, abstract TUAB0105.
Suscríbete a nuestros boletines
Utiliza este formulario para suscribirte a nuestros boletines. Si tienes cualquier problema ponte en contacto con nosotros.
Al continuar, confirmas que has leído el aviso legal y aceptas la política de privacidad.







