Una de las principales dificultades para tratar la hepatitis C en personas coinfectadas por VIH y VHC es la suma de efectos adversos de algunos antirretrovirales de la familia de los análogos de nucleósido (ITIN) y de la ribavirina, que también es un análogo. Entre estos efectos adversos que se pueden dar con mayor frecuencia o intensidad están la anemia, la acidosis láctica, la toxicidad mitocondrial o la neuropatía periférica.
Entre los médicos e investigadores, se discute la hipótesis de si ahorrarse la toma de nucleósidos para el VIH durante la terapia para la hepatitis C supondría una mejora de la tolerancia a los tratamientos y por tanto una mayor probabilidad de éxito. Los estudios llevados a cabo han proporcionado resultados contradictorios (véase La Noticia del Día 16/04/07).
Durante la V Conferencia sobre Patogénesis, Tratamiento y Prevención del VIH de la Sociedad Internacional del Sida (IAS, en sus siglas en inglés), que se ha celebrado en Ciudad del Cabo [Sudáfrica] del 19 al 22 de julio, un equipo de investigadores alemanes presentaron los resultados de un estudio que muestra que en personas con VIH que tomaron regímenes antirretrovirales sin análogos de nucleósido durante el tratamiento de la hepatitis C se observaron tasas más elevadas de respuesta viral sostenida (RVS) que en aquéllas que sí recibieron ITIN en sus regímenes antirretrovirales.
Los investigadores evaluaron a una cohorte de pacientes infectados por hepatitis C crónica que estaban infectados o no por VIH y los clasificaron en tres grupos:
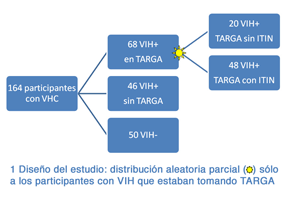
— 50 personas monoinfectadas por VHC.
— 46 personas coinfectadas por VIH y VHC que no tomaban tratamiento antirretrovirales.
— 68 personas coinfectadas por VIH y VHC que estaban recibiendo terapia antirretroviral de gran actividad (TARGA).
Los 68 participantes de este último grupo fueron distribuidos de forma aleatoria para recibir un régimen antirretroviral que contuviese ITIN (n=48) o una combinación exenta de análogos de nucleósido (n=20; 2 inhibidores de la proteasa o un inhibidor de la proteasa más un no análogo de nucleósido).
El grupo de pacientes con VIH que no tomaba tratamiento antirretroviral era más joven (mediana de 39 años) y tenía recuentos de células CD4 más elevados (mediana de 580 células/mm3) que los que tomaban TARGA (mediana de 41 años y 490 células/mm3 entre los que tomaban ITIN y de 43 años y 390 células/mm3 en los que no tomaban ITIN).
Los participantes que no incluyeron ITIN en su TARGA, además de tener un recuento de células CD4 más bajo, tenían una carga viral basal del VHC más elevada que los pacientes que tomaron TARGA con ITIN (5,8 y 5,4 log, respectivamente). Un total de 11 personas (55%) en el grupo que no tomó ITIN y 30 (63%) en el grupo que sí tomó tenían el genotipo 1 o 4 del VHC, los que responden con más dificultad al tratamiento.
El tratamiento para la hepatitis C consistió en 180µg de interferón pegilado alfa-2a una vez a la semana y 800mg de ribavirina dos veces al día durante 24 semanas en personas con genotipo 2 o 3 y 48 semanas en aquéllas con genotipo 1 o 4. Se corrigió el protocolo del estudio para incluir la ampliación del tratamiento a 48 semanas para los participantes que hubieran tenido que ajustar la dosis de ribavirina según su peso.
Como se observa en el gráfico, las tasas de respuesta viral sostenida (RVS: carga viral del VHC indetectable en sangre seis meses después de completar el tratamiento) fueron similares entre los cuatro grupos:
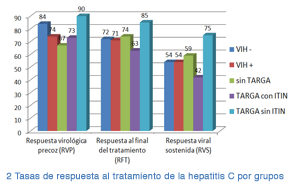
— Un 54% en participantes monoinfectados por VHC.
— Un 54% en todos los participantes con VIH.
— Un 59% en participantes con VIH que no tomaron tratamiento antirretroviral.
— Un 52% en participantes con VIH que tomaron TARGA.
Sin embargo, en este grupo que recibió TARGA, al analizar los dos subgrupos (con o sin ITIN), se observó que consiguió una RVS una proporción significativamente más elevada de personas que no tomaron análogos de nucleósido que las que sí recibieron ITIN:
— Un 42% en participantes con VIH que tomaron TARGA con ITIN.
— Un 75% en participantes con VIH que tomaron TARGA sin ITIN.
La diferencia de las RVS entre ambos grupos fue estadísticamente significativa (p=0,012). No alcanzó la significación estadística la diferencia de RVS entre el grupo de participantes con VIH que no tomó tratamiento (59%) y los que sí tomaron TARGA (52%).
Los dos subgrupos que tomaron TARGA no difirieron en proporción de genotipos 1 o 4 frente a 2 o 3, uso de ribavirina ajustada al peso, duración del tratamiento, número de efectos secundarios o tasas de interrupción por efectos secundarios. Los investigadores no realizaron un análisis estadístico para determinar qué factores favorecen una RVS con una TARGA sin análogos de nucleósido.
En el grupo de participantes que incluyeron ITIN en su régimen TARGA, dos factores hicieron menos probable alcanzar RVS. Por un lado, una proporción más elevada de los que no consiguieron una RVS tenía genotipo 1 o 4 (79% frente a 40% de los que sí tuvieron RVS; p=0,003). Por otro, la carga viral basal del VHC fue más elevada en las personas que no lograron una RVS (5,7 frente a 5,1 log en lo que sí tuvieron RVS; p<0,001). Los factores que no predicen RVS en este análisis fueron sexo, edad, vía de transmisión del VIH, recuento de CD4, y tipo de análogos de nucleósido contenidos en el régimen.
Algunos otros estudios en marcha de ahorro de nucleósidos para el VIH durante la terapia de la hepatitis C en personas coinfectadas podrían arrojar más luz sobre esta estrategia terapéutica.
Fuente: NATAP / Elaboración propia
Referencia: Vogel M, Ahlenstiel G, Klausen G et al. The effect of nucleoside free HAART on the treatment of chronic HCV infection. 5th IAS Conference on HIV Pathogenesis, Treatment and Prevention. July 19-22, 2009, Cape Town. Abstract WEPEB235.
Suscríbete a nuestros boletines
Utiliza este formulario para suscribirte a nuestros boletines. Si tienes cualquier problema ponte en contacto con nosotros.
Al continuar, confirmas que has leído el aviso legal y aceptas la política de privacidad.







